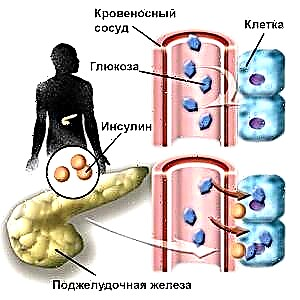
Ang mga pancreas ng tao, lalo na ang mga beta cells ng mga islet ng Langerhans, ay gumagawa ng insulin. Kung ang mga espesyal na selula ay nawasak, kung gayon ito ay isang sakit ng uri 1 diabetes.
Para sa sakit na nauugnay sa organ na ito, ang isang ganap na kakulangan ng hormon ng hormone ay katangian.
Sa ilang mga kaso, ang mga diabetes ay kakulangan ng mga marker ng pagkasira ng autoimmune (idiopathic type 1 diabetes).
Etiology ng sakit
Ang Type 1 diabetes ay isang namamana na sakit, ngunit ang isang genetic predisposition ay tumutukoy sa pag-unlad nito sa pamamagitan lamang ng isang ikatlo. Ang posibilidad ng patolohiya sa isang bata na may isang ina-diabetes ay hindi hihigit sa 1-2%, isang may sakit na ama - mula sa 3 hanggang 6%, kapatid - tungkol sa 6%.
Ang isa o maraming mga humoral marker ng pancreatic lesyon, na kinabibilangan ng mga antibodies sa mga islet ng Langerhans, ay maaaring matagpuan sa 85-90% ng mga pasyente:
- antibodies sa glutamate decarboxylase (GAD);
- antibodies sa tyrosine phosphatase (IA-2 at IA-2 beta).
Sa kasong ito, ang pangunahing kahalagahan sa pagkawasak ng mga beta cells ay ibinibigay sa mga kadahilanan ng kaligtasan sa sakit ng cellular. Ang type 1 diabetes ay karaniwang nauugnay sa mga HLA haplotypes tulad ng DQA at DQB.
Kadalasan ang ganitong uri ng patolohiya ay pinagsama sa iba pang mga autoimmune endocrine disorder, halimbawa, sakit ng Addison, autoimmune thyroiditis. Ang etiology ng non-endocrine ay gumaganap din ng isang mahalagang papel:
- vitiligo;
- rheumatic pathologies;
- alopecia;
- Sakit ni Crohn.
Ang pathogenesis ng diyabetis
Ang Type 1 na diyabetis ay naramdaman mismo kapag ang isang proseso ng autoimmune ay sumisira sa 80 hanggang 90% ng mga cells ng pancreatic beta. Dagdag pa, ang intensity at bilis ng prosesong pathological na ito ay palaging nag-iiba. Kadalasan, sa klasikal na kurso ng sakit sa mga bata at kabataan, ang mga cell ay nawasak nang mabilis, at mabilis na nahayag ang diyabetis.
Mula sa simula ng sakit at ang unang mga klinikal na sintomas nito sa pagbuo ng ketoacidosis o ketoacidotic coma, hindi hihigit sa ilang linggo ang maaaring pumasa.
Sa iba pa, medyo bihirang mga kaso, sa mga pasyente na mas matanda sa 40 taon, ang sakit ay maaaring magpatuloy nang lihim (latent autoimmune diabetes mellitus Lada).
Bukod dito, sa sitwasyong ito, nasuri ng mga doktor ang type 2 diabetes mellitus at inirerekomenda sa kanilang mga pasyente kung saan upang mabayaran ang kakulangan sa insulin na may sulfonylureas.
Gayunpaman, sa paglipas ng panahon, ang mga sintomas ng isang ganap na kakulangan ng hormone ay nagsisimula na lumitaw:
- ketonuria;
- pagkawala ng timbang;
- halata na hyperglycemia laban sa background ng regular na paggamit ng mga tabletas upang mabawasan ang asukal sa dugo.
Ang pathogenesis ng type 1 diabetes ay batay sa isang ganap na kakulangan sa hormone. Dahil sa imposibilidad ng paggamit ng asukal sa mga tisyu na umaasa sa insulin (kalamnan at taba), ang kakulangan sa enerhiya ay nabuo at, bilang isang resulta, ang lipolysis at proteolysis ay nagiging mas matindi. Ang isang katulad na proseso ay nagiging sanhi ng pagbaba ng timbang.
Sa pagtaas ng glycemia, nangyayari ang hyperosmolarity, na sinamahan ng osmotic diuresis at pag-aalis ng tubig. Sa isang kakulangan ng enerhiya at hormon, ipinapakita ng insulin ang pagtatago ng glucagon, cortisol at paglago ng hormone.
Sa kabila ng lumalagong glycemia, ang gluconeogenesis ay pinukaw. Ang pagpabilis ng lipolysis sa mga tisyu ng taba ay nagdudulot ng isang makabuluhang pagtaas sa dami ng mga fatty acid.
Kung may kakulangan sa insulin, kung gayon ang kakayahang liposynthetic ng atay ay pinigilan, at ang mga libreng fatty acid ay aktibong kasangkot sa ketogenesis. Ang akumulasyon ng mga ketones ay nagdudulot ng pag-unlad ng diabetes na ketosis at ang kinalabasan nito, ang diabetes ketoacidosis.
Laban sa background ng isang progresibong pagtaas sa pag-aalis ng tubig at acidosis, maaaring bumuo ang isang pagkawala ng malay.
Ito, kung walang paggamot (sapat na therapy sa insulin at rehydration), sa halos 100% ng mga kaso ay magdudulot ng kamatayan.
Mga Sintomas ng Type 1 Diabetes
Ang ganitong uri ng patolohiya ay medyo bihirang - hindi mas madalas kaysa sa 1.5-2% ng lahat ng mga kaso ng sakit. Ang panganib ng paglitaw sa isang buhay ay magiging 0.4%. Kadalasan ang isang tao ay nasuri na may tulad na diyabetis sa edad na 10 hanggang 13 taon. Ang karamihan sa pagpapakita ng patolohiya ay nangyayari hanggang sa 40 taon.
Kung ang kaso ay pangkaraniwan, lalo na sa mga bata at kabataan, kung gayon ang sakit ay magpapakita ng sarili bilang matingkad na sintomas. Maaari itong bumuo sa ilang buwan o linggo. Nakakahawa at iba pang mga magkakasamang sakit ay maaaring makapukaw sa pagpapakita ng diyabetis.
Ang mga sintomas ay magiging katangian ng lahat ng uri ng diabetes:
- polyuria;
- nangangati ng balat;
- polydipsia.
Ang mga palatanda na ito ay lalo na binibigkas na may sakit na type 1. Sa araw, ang pasyente ay maaaring uminom at magbawas ng hindi bababa sa 5-10 litro ng likido.
Tukoy para sa ganitong uri ng karamdaman ay magiging isang matalim na pagbaba ng timbang, na sa 1-2 buwan ay maaaring umabot ng 15 kg. Bilang karagdagan, ang pasyente ay magdurusa mula sa:
- kahinaan ng kalamnan;
- antok
- nabawasan ang pagganap.
Sa umpisa pa lang, maaaring magambala siya sa isang hindi makatwirang pagtaas ng gana sa pagkain, na pinalitan ng anorexia kapag tumataas ang ketoacidosis. Ang pasyente ay makakaranas ng isang katangian na amoy ng acetone mula sa bibig na lukab (maaaring mayroong amoy ng prutas), pagduduwal at pseudoperitonitis - sakit sa tiyan, matinding pag-aalis ng tubig, na maaaring maging sanhi ng isang pagkawala ng malay.
Sa ilang mga kaso, ang unang pag-sign ng type 1 diabetes sa mga pasyente ng bata ay ang progresibong kapansanan sa pag-unlad. Maaari itong mabibigkas na laban sa background ng magkakasunod na mga pathologies (kirurhiko o nakakahawang), ang bata ay maaaring mahulog sa isang pagkawala ng malay.
Bihirang, kapag ang isang pasyente ay mas matanda kaysa sa 35 taong gulang na may diyabetis (na may latent na autoimmune diabetes), ang sakit ay maaaring hindi makaramdam ng sarili nitong napakalinaw, at ito ay nasuri nang ganap sa aksidente sa panahon ng isang nakagawiang pagsubok sa asukal sa dugo.
Ang isang tao ay hindi mawawalan ng timbang, polyuria at polydipsia ay katamtaman.
Una, maaaring suriin ng doktor ang type 2 diabetes at simulan ang paggamot sa mga gamot upang mabawasan ang asukal sa mga tablet. Papayagan nito pagkatapos ng ilang oras upang masiguro ang isang katanggap-tanggap na kabayaran para sa sakit. Gayunpaman, pagkatapos ng ilang taon, karaniwang pagkatapos ng 1 taon, ang pasyente ay magkakaroon ng mga palatandaan na sanhi ng pagtaas ng kabuuang kakulangan ng insulin:
- matalim na pagbaba ng timbang;
- ketosis;
- ketoacidosis;
- ang kawalan ng kakayahan upang mapanatili ang mga antas ng asukal sa kinakailangang antas.
Mga pamantayan para sa pag-diagnose ng diabetes
Dahil sa uri na ito ng sakit ay nailalarawan sa matingkad na mga sintomas at isang bihirang patolohiya, ang isang pag-aaral sa screening upang masuri ang mga antas ng asukal sa dugo ay hindi isinasagawa. Ang posibilidad ng pagbuo ng type 1 diabetes sa malapit na kamag-anak ay minimal, kung saan, kasama ang kakulangan ng epektibong pamamaraan para sa paunang pagsusuri ng sakit, ay tinutukoy ang kawalang-katarungan ng isang masusing pag-aaral ng mga immunogenetic na mga marker ng patolohiya sa kanila.
Ang pagtuklas ng sakit sa karamihan ng mga kaso ay batay sa pagtukoy ng isang makabuluhang labis na glucose ng dugo sa mga pasyente na may mga sintomas ng ganap na kakulangan sa insulin.
Ang oral na pagsubok upang makita ang sakit ay napakabihirang.
Hindi ang huling lugar ay pagkakaiba sa diagnosis. Kinakailangan upang kumpirmahin ang diagnosis sa mga nagdududa na kaso, lalo na upang makita ang katamtaman na glycemia sa kawalan ng malinaw at matingkad na mga palatandaan ng type 1 diabetes mellitus, lalo na sa isang paghahayag sa isang batang edad.
Ang layunin ng naturang pagsusuri ay maaaring maiiba ang sakit mula sa iba pang mga uri ng diabetes. Upang gawin ito, ilapat ang pamamaraan ng pagtukoy ng antas ng basal C-peptide at 2 oras pagkatapos kumain.
Ang pamantayan para sa hindi direktang halaga ng diagnostic sa mga hindi maliwanag na kaso ay ang pagpapasiya ng mga immunological marker ng type 1 diabetes:
- mga antibodies sa islet complexes ng pancreas;
- glutamo decarboxylase (GAD65);
- tyrosine phosphatase (IA-2 at IA-2P).
Ang regimen ng paggamot
Ang paggamot para sa anumang uri ng diabetes ay batay sa 3 pangunahing mga prinsipyo:
- pagbaba ng asukal sa dugo (sa aming kaso, insulin therapy);
- pagkain ng pagkain;
- edukasyon sa pasyente.
Ang paggamot na may insulin para sa type 1 na patolohiya ay isang kapalit na katangian. Ang layunin nito ay upang i-maximize ang imitasyon ng natural na pagtatago ng insulin upang makakuha ng tinatanggap na pamantayan sa kabayaran. Masidhi ang therapy ng insulin ay mas malapit na tinatayang ang paggawa ng physiological ng hormon.
Ang pang-araw-araw na kinakailangan para sa hormone ay tumutugma sa antas ng pagtatago ng basal. 2 iniksyon ng isang gamot ng average na tagal ng pagkakalantad o 1 iniksyon ng mahabang insulin Glargin ay maaaring magbigay ng katawan ng insulin.
Ang kabuuang dami ng basal hormone ay hindi dapat lumampas sa kalahati ng pang-araw-araw na kinakailangan para sa gamot.
Ang bolus (pagkain) pagtatago ng insulin ay papalitan ng mga iniksyon ng tao na hormone ng maikli o ultra-maikling tagal ng pagkakalantad na ginawa bago kumain. Sa kasong ito, ang dosis ay kinakalkula batay sa mga sumusunod na pamantayan:
- ang halaga ng mga karbohidrat na dapat na natupok sa panahon ng pagkain;
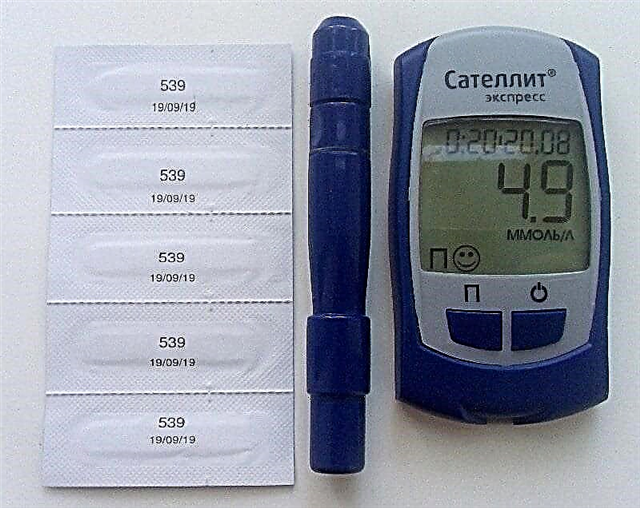
- ang magagamit na antas ng asukal sa dugo, na natukoy bago ang bawat iniksyon ng insulin (sinusukat gamit ang isang glucometer).
Kaagad pagkatapos ng pagpapakita ng type 1 diabetes mellitus at sa sandaling nagsimula ang paggamot nito sa isang sapat na mahabang panahon, ang pangangailangan para sa mga paghahanda ng insulin ay maaaring maliit at magiging mas mababa sa 0.3-0.4 U / kg. Ang panahong ito ay tinawag na "hanimun" o ang yugto ng patuloy na pagpapatawad.
Matapos ang isang yugto ng hyperglycemia at ketoacidosis, kung saan ang produksyon ng insulin ay pinigilan ng mga nakaligtas na mga selula ng beta, ang mga hormonal at metabolic malfunctions ay nabayaran ng mga iniksyon ng insulin. Ang mga gamot ay nagpapanumbalik ng paggana ng mga selula ng pancreatic, na pagkatapos ay kumuha ng kaunting pagtatago ng insulin.
Ang panahong ito ay maaaring tumagal mula sa ilang linggo hanggang ilang taon. Sa huli, gayunpaman, bilang isang resulta ng pagkasira ng autoimmune ng mga residue ng beta-cell, ang pagtatapos ng yugto ng pagpapatawad at kinakailangan ng malubhang paggamot.
Non-insulin-dependence diabetes mellitus (type 2)
Ang ganitong uri ng patolohiya ay bubuo kapag ang mga tisyu ng katawan ay hindi sapat na sumipsip ng asukal o gawin ito sa hindi kumpletong dami. Ang isang katulad na problema ay may isa pang pangalan - kakulangan sa extrapancreatic. Ang etiology ng hindi pangkaraniwang bagay na ito ay maaaring magkakaiba:
- isang pagbabago sa istraktura ng insulin na may pagbuo ng labis na katabaan, sobrang pagkain ng pagkain, isang napakahusay na pamumuhay, arterial hypertension, sa katandaan at sa pagkakaroon ng mga adiksyon;
- isang madepektong paggawa sa mga pag-andar ng mga receptor ng insulin dahil sa isang paglabag sa kanilang bilang o istraktura;
- hindi sapat na paggawa ng asukal sa pamamagitan ng mga tisyu ng atay;
- intracellular patolohiya, kung saan ang paghahatid ng isang salpok sa mga organel ng cell mula sa receptor ng insulin ay mahirap;
- pagbabago sa pagtatago ng insulin sa pancreas.
Pag-uuri ng sakit
Depende sa kalubhaan ng type 2 diabetes, nahahati ito sa:
- banayad na degree. Ito ay nailalarawan sa pamamagitan ng kakayahang mabayaran ang kakulangan ng insulin, napapailalim sa paggamit ng mga gamot at diyeta na maaaring mabawasan ang asukal sa dugo sa isang maikling panahon;
- medium degree. Maaari kang magbayad para sa mga pagbabago sa metabolic na ibinigay na hindi bababa sa 2-3 na gamot ay ginagamit upang mabawasan ang glucose. Sa yugtong ito, ang isang kabiguang metabolic ay sasamahan ng angiopathy;
- malubhang yugto. Upang gawing normal ang kondisyon ay nangangailangan ng paggamit ng maraming mga paraan ng pagbaba ng glucose at pag-iniksyon ng insulin. Ang pasyente sa yugtong ito ay madalas na naghihirap mula sa mga komplikasyon.
Ano ang type 2 diabetes?
Ang klasikong klinikal na larawan ng diabetes ay binubuo ng 2 yugto:
- mabilis na yugto. Instant na walang laman ang natipon na insulin bilang tugon sa glucose;
- mabagal na yugto. Ang paglabas ng insulin upang mabawasan ang natitirang high sugar sugar ay mabagal. Nagsisimula ito upang gumana kaagad pagkatapos ng mabilis na yugto, ngunit napapailalim sa hindi sapat na pag-stabilize ng mga karbohidrat.
Kung mayroong isang patolohiya ng mga beta cells na nagiging hindi mapaniniwalaan sa mga epekto ng hormon ng pancreas, ang isang kawalan ng timbang sa dami ng mga karbohidrat sa dugo ay unti-unting bubuo. Sa uri 2 diabetes mellitus, ang mabilis na yugto ay wala lamang, at namumuno ang mabagal na yugto. Ang produksyon ng insulin ay hindi gaanong mahalaga at sa kadahilanang ito ay hindi posible upang patatagin ang proseso.
Kapag walang sapat na pagpapaandar ng insulin receptor o mga mekanismo ng post-receptor, bubuo ang hyperinsulinemia. Sa pamamagitan ng isang mataas na antas ng insulin sa dugo, nagsisimula ang katawan ng mekanismo ng kabayaran nito, na naglalayong patatagin ang balanse ng hormonal. Ang sintomas na katangian na ito ay maaaring sundin kahit na sa simula pa lamang ng sakit.
Ang isang halatang larawan ng patolohiya ay bubuo pagkatapos ng patuloy na hyperglycemia sa loob ng maraming taon. Ang labis na asukal sa dugo ay negatibong nakakaapekto sa mga beta cells. Ito ang nagiging sanhi ng kanilang pag-ubos at pagsusuot, na nagpapasigla ng pagbaba sa paggawa ng insulin.
Sa klinika, ang kakulangan sa insulin ay maipakikita ng pagbabago sa timbang at pagbuo ng ketoacidosis. Bilang karagdagan, ang mga sintomas ng diabetes ng ganitong uri ay:
- polydipsia at polyuria. Ang metabolic syndrome ay bubuo dahil sa hyperglycemia, na nagpapasiklab ng pagtaas sa osmotic na presyon ng dugo. Upang gawing normal ang proseso, ang katawan ay nagsisimulang aktibong mag-alis ng tubig at electrolyte;
- nangangati ng balat. Ang balat ay nangangati dahil sa isang matalim na pagtaas sa urea at ketones sa dugo;
- sobrang timbang.
Ang paglaban ng insulin ay magiging sanhi ng maraming mga komplikasyon, kapwa pangunahing at pangalawa. Kaya, ang unang pangkat ng mga doktor ay kinabibilangan ng: hyperglycemia, isang pagbagal sa paggawa ng glycogen, glucosuria, pagsugpo sa mga reaksyon ng katawan.
Ang pangalawang pangkat ng mga komplikasyon ay dapat isama: pagpapasigla ng pagpapalabas ng mga lipids at protina para sa kanilang pagbabagong-anyo sa mga karbohidrat, pagsugpo sa paggawa ng mga fatty acid at protina, nabawasan ang pagpapaubaya sa natupok na mga karbohidrat, napapawi ang mabilis na pagtatago ng hormone ng pancreas.
Ang uri ng 2 diabetes ay karaniwang sapat. Sa pamamagitan ng malaki, ang tunay na mga tagapagpahiwatig ng paglaganap ng sakit ay maaaring lumampas sa opisyal na minimum na 2-3 beses.
Bukod dito, ang mga pasyente ay humingi ng tulong medikal lamang pagkatapos ng simula ng malubhang at mapanganib na mga komplikasyon. Para sa kadahilanang ito, iginiit ng mga endocrinologist na mahalaga na huwag kalimutan ang tungkol sa regular na pagsusuri sa medikal. Tutulungan silang makilala ang problema nang maaga hangga't maaari at mabilis na magsimula ng paggamot.